Popularne tematy
#
Bonk Eco continues to show strength amid $USELESS rally
#
Pump.fun to raise $1B token sale, traders speculating on airdrop
#
Boop.Fun leading the way with a new launchpad on Solana.
99% ludzi przewinie to dalej.
Ale ci, którzy tego nie zrobią, zobaczą model depresji, który wykracza poza „chemiczne zaburzenia” i pokazuje, jak stan zapalny łączy codzienne nawyki z zdrowiem psychicznym.
(Źródło)
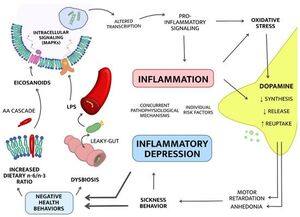
Przez dziesięciolecia depresję opisywano jako „chemiczną nierównowagę w mózgu.”
Nowe badania pokazują, że w rzeczywistości jest to stan przewlekłego, niskiego stanu zapalnego + stresu oksydacyjnego.
Badania konsekwentnie pokazują, że depresja jest związana z:
→ Aktywacją układu odpornościowego, gdzie komórki odpornościowe zachowują się tak, jakby ciało było pod atakiem
→ Stresem oksydacyjnym/nitrozacyjnym (O&NS), który uszkadza lipidy, białka i DNA
Z biegiem czasu te procesy mogą zmieniać strukturę i funkcję mózgu w sposób, który pogarsza objawy.
Ale skąd pochodzi to zapalenie?
Przegląd z 2013 roku zmapował czynniki środowiskowe i styl życia, które się do tego przyczyniają.
Oto szczegóły:

1) Stres
Przewlekły stres psychospołeczny—czy to z pracy, traumy, czy napięcia społecznego—utrzymuje aktywowany system reakcji na stres.
Ta utrzymująca się aktywność zwiększa poziom kortyzolu i cytokin zapalnych, pozostawiając układ odpornościowy w stanie przedłużonej aktywacji.
Wynikiem jest wyższe ryzyko i większa ciężkość depresji.
2) Słaba dieta
Diety ubogie w składniki odżywcze, wysoko przetworzone osłabiają obronę organizmu przed stanami zapalnymi i zwiększają aktywację układu odpornościowego.
→ Niedobory witamin, minerałów i przeciwutleniaczy zmniejszają zdolność organizmu do regulacji stanu zapalnego.
→ Diety bogate w rafinowane węglowodany i niestabilne tłuszcze promują stres oksydacyjny i naruszają integralność jelit.
Razem te czynniki wywołują reakcje immunologiczne, które mogą przyczyniać się do depresji.
3) Brak aktywności fizycznej
Regularna aktywność fizyczna obniża stan zapalny i wzmacnia obronę antyoksydacyjną.
Gdy brakuje aktywności, szlaki zapalne pozostają podwyższone.
Zachowania siedzące były konsekwentnie związane z wyższym stanem zapalnym oraz zwiększonym ryzykiem depresji.
4) Otyłość
Nadmiar tkanki tłuszczowej aktywnie uwalnia cząsteczki zapalne, takie jak TNF-α i IL-6.
W miarę wzrostu tkanki tłuszczowej, podstawowy poziom stanu zapalnego rośnie, co z kolei zwiększa podatność na depresję.
5) Palenie
Dym papierosowy wprowadza duże ilości wolnych rodników, które zarówno uszkadzają tkanki, jak i utrzymują aktywację układu odpornościowego.
Ciężcy palacze konsekwentnie wykazują wyższe poziomy stanu zapalnego oraz podwyższone ryzyko depresji.
6) Przepuszczalność jelit ("nieszczelne jelito")
Gdy bariera jelitowa zostaje osłabiona, fragmenty bakterii, takie jak lipopolisacharydy (LPS), mogą przedostać się do krwiobiegu.
Układ odpornościowy interpretuje je jako zagrożenia, utrzymując stałą, niską aktywację.
To połączenie jelit-układ odpornościowy-mózg jest obecnie uważane za kluczowe w zrozumieniu depresji.
7) Atopia a zdrowie jamy ustnej
Atopia, czyli skłonność alergiczna, charakteryzuje się zwiększoną reakcją układu odpornościowego na alergeny.
Podobnie, zła higiena jamy ustnej pozwala bakteriom jamy ustnej przedostać się do krwiobiegu, stymulując dodatkową aktywność układu odpornościowego.
Oba te czynniki działają jako stałe wyzwalacze stanu zapalnego, które zwiększają podatność na depresję.
8) Zaburzenia snu
Głęboki, regenerujący sen jest niezbędny do resetowania układów odpornościowego i antyoksydacyjnego.
Gdy sen jest zakłócony, wskaźniki zapalne wzrastają, obrony osłabiają się, a regulacja nastroju cierpi.
Bezsenność i depresja często wzajemnie się wzmacniają poprzez tę zapalną ścieżkę.
9) Niedobór witaminy D
Witamina D odgrywa kluczową rolę w regulacji równowagi układu odpornościowego.
Gdy poziomy są niskie, organizm jest mniej zdolny do kontrolowania reakcji zapalnych.
Niedobór jest powszechny w nowoczesnych populacjach i był konsekwentnie powiązany z wyższym ryzykiem depresji.
2,56K
Najlepsze
Ranking
Ulubione













